Vỡ ối là một cột mốc quan trọng trong thai kỳ, đánh dấu sự khởi đầu của quá trình chuyển dạ hoặc cảnh báo những nguy cơ tiềm ẩn cần được chú ý. Hiểu rõ vỡ ối là như thế nào, cách nhận biết dấu hiệu, nguyên nhân và các phương pháp xử trí kịp thời không chỉ giúp mẹ bầu chuẩn bị tâm lý mà còn đảm bảo an toàn tối đa cho cả mẹ và bé. Bài viết này sẽ cung cấp thông tin toàn diện và chuyên sâu, giúp bạn có cái nhìn rõ ràng nhất về hiện tượng vỡ ối.
Hiểu rõ về Vỡ ối: Định nghĩa và vai trò của túi ối
Trước khi đi sâu vào các loại và cách xử trí, điều quan trọng là phải nắm vững khái niệm cơ bản về túi ối và nước ối, cũng như hiểu rõ vỡ ối là như thế nào. Túi ối đóng vai trò thiết yếu trong việc bảo vệ và nuôi dưỡng thai nhi trong suốt thai kỳ.
Túi ối và nước ối: Lá chắn bảo vệ sự sống
Túi ối là một túi màng mỏng, dai, nằm trong tử cung của người mẹ, bao bọc toàn bộ thai nhi. Bên trong túi ối chứa đầy nước ối – một dung dịch lỏng vô trùng, trong suốt. Nước ối đóng nhiều vai trò quan trọng không thể thiếu cho sự phát triển khỏe mạnh của bé:
- Bảo vệ vật lý: Nước ối hoạt động như một lớp đệm, bảo vệ thai nhi khỏi các va đập bên ngoài, áp lực từ tử cung và dây rốn, đồng thời giảm thiểu tổn thương do cử động của mẹ.
- Kiểm soát nhiệt độ: Duy trì nhiệt độ ổn định xung quanh thai nhi, giúp bé luôn ở trong môi trường lý tưởng.
- Phát triển phổi: Thai nhi thường xuyên hít nước ối vào phổi, giúp phổi phát triển và trưởng thành. Thiểu ối (lượng nước ối thấp) có thể dẫn đến thiểu sản phổi, một tình trạng nghiêm trọng.
- Phát triển cơ xương: Cung cấp không gian cho thai nhi cử động tự do, giúp phát triển cơ bắp và xương.
- Dinh dưỡng và chất thải: Mặc dù không phải nguồn dinh dưỡng chính, thai nhi có thể nuốt nước ối chứa các tế bào da và chất thải, đóng góp một phần vào việc hình thành hệ tiêu hóa. Nước ối cũng giúp mang chất thải ra khỏi thai nhi.
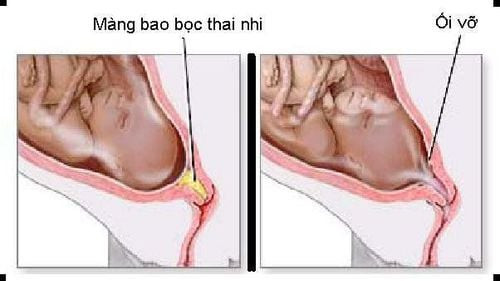
Túi ối được cấu tạo bởi hai lớp màng: màng ối (amnion) bên trong và màng đệm (chorion) bên ngoài, gắn liền với nhau và bám vào thành tử cung. Sự toàn vẹn của túi ối là cực kỳ quan trọng để duy trì môi trường lý tưởng này.
Vỡ ối: Khi lá chắn không còn nguyên vẹn
Vỡ ối là hiện tượng màng ối và màng đệm bị rách, khiến nước ối chảy ra ngoài qua đường âm đạo. Đây là một dấu hiệu quan trọng, báo hiệu sự thay đổi trong thai kỳ và cần được theo dõi sát sao. Tùy thuộc vào thời điểm xảy ra so với quá trình chuyển dạ và tuổi thai, vỡ ối có thể được phân loại thành nhiều dạng khác nhau, mỗi dạng mang theo những ý nghĩa và nguy cơ riêng biệt đối với mẹ và bé. Khi lá chắn nước ối không còn nguyên vẹn, thai nhi có thể đối mặt với nguy cơ nhiễm trùng và các biến chứng khác. Do đó, việc nhận biết và xử trí vỡ ối là như thế nào một cách chính xác và kịp thời là vô cùng quan trọng.
Các loại vỡ ối thường gặp trong thai kỳ
Vỡ ối không phải lúc nào cũng giống nhau. Các bác sĩ sản khoa phân loại vỡ ối dựa trên thời điểm xảy ra so với quá trình chuyển dạ tự nhiên và tuổi thai. Việc phân loại này giúp xác định nguy cơ và lên kế hoạch xử trí phù hợp. Để hiểu rõ vỡ ối là như thế nào trong từng trường hợp, chúng ta cùng tìm hiểu các loại chính sau đây.
<>Xem Thêm Bài Viết:<>- Sữa Glico dạng lon và dạng thanh: Chọn loại nào tốt?
- Sinh nhật con trai tặng gì? Gợi ý quà theo độ tuổi và sở thích
- Tổng hợp các vị KitKat đa dạng bạn có thể tìm thấy ở Việt Nam
- Bà bầu nên uống vitamin tổng hợp lúc nào để tối ưu hấp thu và phát triển thai nhi?
- Trẻ bị sún răng khi mới mọc: Nguyên nhân và cách xử lý
Vỡ ối non (PROM – Premature Rupture of Membranes): Đặc điểm và định nghĩa
Vỡ ối non (PROM) là hiện tượng màng ối bị vỡ tự nhiên trước khi có dấu hiệu chuyển dạ thực sự và xảy ra trước tuần thứ 37 của thai kỳ. Đây là một tình trạng đáng lo ngại vì nó có thể dẫn đến sinh non và các biến chứng nghiêm trọng khác cho thai nhi. Tỷ lệ vỡ ối non xảy ra ở khoảng 3% tổng số ca sinh nhưng chiếm khoảng 30-40% nguyên nhân của sinh non. Thai nhi càng non tháng khi vỡ ối, nguy cơ biến chứng càng cao. Thời gian từ khi vỡ ối đến khi chuyển dạ thực sự được gọi là thời gian tiềm tàng (latent period). Thời gian này có thể kéo dài vài giờ, vài ngày hoặc thậm chí vài tuần, tùy thuộc vào tuổi thai và các yếu tố khác. Quản lý vỡ ối non đòi hỏi sự cân nhắc kỹ lưỡng giữa việc kéo dài thai kỳ để thai nhi có thêm thời gian phát triển và nguy cơ nhiễm trùng.
Vỡ ối sớm (SROM – Spontaneous Rupture of Membranes): Khác biệt với vỡ ối non
Vỡ ối sớm (SROM) là hiện tượng màng ối bị vỡ tự nhiên trước khi có dấu hiệu chuyển dạ thực sự, nhưng xảy ra ở thai kỳ đủ tháng (từ tuần 37 trở đi). Khác với vỡ ối non, vỡ ối sớm không trực tiếp gây ra sinh non vì thai nhi đã đủ tháng. Tuy nhiên, vỡ ối sớm vẫn cần được theo dõi sát sao vì nó làm tăng nguy cơ nhiễm trùng ối và thai nhi nếu thời gian từ khi vỡ ối đến khi sinh kéo dài. Đa số các trường hợp vỡ ối sớm sẽ tự động chuyển dạ trong vòng 12-24 giờ. Nếu sau khoảng thời gian này mà chuyển dạ không tự khởi phát, bác sĩ có thể cân nhắc can thiệp để khởi phát chuyển dạ nhằm giảm thiểu nguy cơ nhiễm trùng.
Vỡ ối đúng lúc chuyển dạ: Dấu hiệu tự nhiên của quá trình sinh
Vỡ ối đúng lúc chuyển dạ là hiện tượng màng ối bị vỡ khi thai phụ đã có những cơn co thắt tử cung thực sự và cổ tử cung đã mở. Đây là một phần tự nhiên của quá trình chuyển dạ. Vỡ ối có thể xảy ra ở bất kỳ giai đoạn nào của chuyển dạ (giai đoạn hoạt động hoặc giai đoạn sổ thai). Trong nhiều trường hợp, bác sĩ hoặc nữ hộ sinh có thể chủ động bấm ối (gây vỡ ối nhân tạo) để đẩy nhanh quá trình chuyển dạ hoặc khi cần theo dõi sát hơn tình trạng của thai nhi. Vỡ ối đúng lúc chuyển dạ thường không gây ra các biến chứng nghiêm trọng như vỡ ối non hoặc vỡ ối sớm, vì quá trình sinh đã diễn ra.
Vỡ ối muộn: Khi màng ối vẫn còn nguyên vẹn
Vỡ ối muộn là tình trạng màng ối vẫn còn nguyên vẹn cho đến khi đầu thai nhi đã lọt thấp vào khung chậu hoặc thậm chí đã sổ ra ngoài một phần. Trong một số trường hợp hiếm hoi, thai nhi có thể được sinh ra vẫn còn nằm nguyên trong túi ối (hay còn gọi là “sinh bọc điều”). Vỡ ối muộn thường không gây nguy hiểm và có thể được bác sĩ can thiệp bấm ối nếu cần thiết trong quá trình chuyển dạ.
Dấu hiệu nhận biết vỡ ối chính xác mẹ bầu cần biết
Nhận biết sớm dấu hiệu vỡ ối là như thế nào vô cùng quan trọng để mẹ bầu có thể kịp thời đến cơ sở y tế và được xử trí đúng cách. Tuy nhiên, việc phân biệt nước ối với các loại dịch khác như nước tiểu hoặc dịch âm đạo có thể gây nhầm lẫn. Dưới đây là những dấu hiệu giúp mẹ bầu nhận biết vỡ ối một cách chính xác.
Phân biệt nước ối, nước tiểu và dịch âm đạo
Nước ối thường có những đặc điểm riêng biệt giúp phân biệt với các loại dịch khác:
- Màu sắc: Nước ối thường trong suốt hoặc có màu trắng đục nhẹ, đôi khi có lẫn chút chất bã nhờn màu trắng (chất gây). Nếu nước ối có màu vàng đậm, xanh hoặc nâu, đó có thể là dấu hiệu thai nhi bị suy và cần được cấp cứu ngay lập tức. Nước tiểu thường có màu vàng nhạt đến vàng đậm tùy thuộc vào lượng nước uống và nồng độ chất thải. Dịch âm đạo sinh lý thường có màu trong hoặc trắng sữa.
- Mùi: Nước ối có mùi tanh nhẹ, hơi ngọt, giống mùi tinh dịch hoặc nước biển, không hôi nồng như nước tiểu. Nước tiểu có mùi khai đặc trưng. Dịch âm đạo sinh lý thường không mùi hoặc có mùi chua nhẹ đặc trưng.
- Số lượng: Vỡ ối có thể xảy ra dưới dạng một dòng nước chảy ồ ạt không kiểm soát, làm ướt đẫm quần lót và quần áo, hoặc chỉ rỉ ra từng chút một, khiến mẹ bầu cảm thấy ẩm ướt liên tục. Lượng nước ối chảy ra thường nhiều hơn nước tiểu (trừ khi mẹ bầu bị són tiểu) và dịch âm đạo.
- Cảm giác: Khi vỡ ối, mẹ bầu thường không thể kiểm soát dòng chảy, dù cố gắng nín giữ cũng không được. Cảm giác này khác với việc đi tiểu tiện có chủ đích. Nước ối thường không gây ngứa rát hay khó chịu như một số loại dịch âm đạo do nhiễm trùng.
 Vỡ ối non gây nguy hiểm cho sự phát triển của thai nhi
Vỡ ối non gây nguy hiểm cho sự phát triển của thai nhi
Các dấu hiệu kèm theo cảnh báo nguy hiểm
Ngoài các đặc điểm của dịch chảy ra, mẹ bầu cũng cần lưu ý đến các dấu hiệu kèm theo có thể chỉ ra tình trạng nguy hiểm:
- Sốt: Sốt cao có thể là dấu hiệu của nhiễm trùng ối, một biến chứng nghiêm trọng của vỡ ối.
- Đau bụng: Đau bụng dữ dội hoặc co thắt tử cung liên tục có thể là dấu hiệu của chuyển dạ hoặc các biến chứng khác như rau bong non.
- Dịch âm đạo có mùi hôi: Mùi hôi khó chịu từ dịch chảy ra là một dấu hiệu rõ ràng của nhiễm trùng.
- Màu sắc nước ối bất thường: Nước ối màu xanh, vàng đậm hoặc nâu (có lẫn phân su) là dấu hiệu thai nhi có thể đang bị suy và cần can thiệp y tế khẩn cấp.
Khi nào cần đến bệnh viện ngay lập tức?
Nếu mẹ bầu nghi ngờ mình bị vỡ ối, dù là lượng nhỏ hay lớn, hoặc có bất kỳ dấu hiệu cảnh báo nguy hiểm nào, điều quan trọng nhất là phải đến bệnh viện ngay lập tức. Đừng chần chừ hay cố gắng tự xác định tại nhà. Việc thăm khám kịp thời tại cơ sở y tế sẽ giúp bác sĩ chẩn đoán chính xác tình trạng vỡ ối là như thế nào, đánh giá nguy cơ và đưa ra phác đồ xử trí phù hợp, đảm bảo an toàn tối đa cho cả mẹ và bé. Ngay cả khi đó không phải là vỡ ối, việc kiểm tra sẽ giúp loại bỏ lo lắng và đảm bảo rằng mọi thứ vẫn ổn.
Nguyên nhân dẫn đến vỡ ối: Những yếu tố nguy cơ tiềm ẩn
Việc tìm hiểu nguyên nhân vỡ ối là như thế nào giúp mẹ bầu và các bác sĩ có thể chủ động phòng ngừa hoặc xử trí hiệu quả hơn. Vỡ ối, đặc biệt là vỡ ối non, có thể do nhiều yếu tố gây ra, từ nhiễm trùng đến các vấn đề về cấu trúc tử cung và thói quen sinh hoạt.
Nhiễm trùng đường sinh dục: Kẻ thù thầm lặng
Nhiễm trùng là một trong những nguyên nhân hàng đầu gây ra vỡ ối non. Vi khuẩn từ âm đạo hoặc cổ tử cung có thể xâm nhập vào túi ối, gây viêm màng ối (chorioamnionitis). Tình trạng viêm này làm suy yếu màng ối, khiến chúng dễ bị rách hơn. Các loại nhiễm trùng thường gặp bao gồm:
- Viêm âm đạo do vi khuẩn (Bacterial Vaginosis – BV): Một sự mất cân bằng vi khuẩn trong âm đạo, làm tăng nguy cơ vỡ ối non.
- Nhiễm trùng đường tiết niệu (UTI): Mặc dù không trực tiếp ảnh hưởng đến túi ối, nhiễm trùng đường tiết niệu nặng hoặc không được điều trị có thể lan rộng và góp phần gây viêm.
- Nhiễm trùng lây truyền qua đường tình dục (STIs): Một số bệnh như lậu, chlamydia có thể gây viêm nhiễm đường sinh dục, ảnh hưởng đến màng ối.
- Viêm cổ tử cung: Viêm nhiễm ở cổ tử cung có thể làm suy yếu cấu trúc này, gián tiếp ảnh hưởng đến túi ối.
Việc sàng lọc và điều trị kịp thời các bệnh nhiễm trùng đường sinh dục trong thai kỳ là rất quan trọng để giảm thiểu nguy cơ vỡ ối.
Bất thường về cấu trúc tử cung và thai nhi
Một số yếu tố liên quan đến cấu trúc giải phẫu của tử cung hoặc tình trạng của thai nhi cũng có thể làm tăng nguy cơ vỡ ối:
- Hở eo tử cung: Là tình trạng cổ tử cung yếu, mở sớm hơn bình thường mà không có cơn co thắt, khiến túi ối có thể bị sa xuống và vỡ.
- Ngôi thai bất thường: Các ngôi thai không thuận lợi như ngôi mông, ngôi ngang, ngôi đầu cao có thể khiến đầu thai nhi không áp sát vào cổ tử cung, tạo ra một vùng áp lực không đều lên túi ối, dễ gây vỡ.
- Đa thai: Mang đa thai (song thai, tam thai…) làm tăng áp lực lên tử cung và túi ối, khiến nguy cơ vỡ ối non cao hơn đáng kể.
- Đa ối: Lượng nước ối quá nhiều cũng gây căng giãn túi ối quá mức, làm tăng khả năng vỡ.
- Khung chậu hẹp: Khung chậu hẹp có thể cản trở sự điều chỉnh của ngôi thai, gây áp lực bất thường lên màng ối.
Tiền sử sản khoa và các yếu tố khác
Ngoài ra, còn có nhiều yếu tố khác cũng góp phần vào nguy cơ vỡ ối:
- Tiền sử vỡ ối non ở lần mang thai trước: Nếu đã từng bị vỡ ối non, nguy cơ tái phát ở các thai kỳ sau sẽ cao hơn.
- Chảy máu âm đạo trong thai kỳ: Chảy máu bất thường, đặc biệt trong tam cá nguyệt thứ hai và thứ ba, có thể liên quan đến nguy cơ vỡ ối non.
- Rau tiền đạo (Placenta Previa) hoặc rau bong non: Các vấn đề về vị trí hoặc sự bám của rau thai có thể ảnh hưởng đến sự toàn vẹn của túi ối.
- Hút thuốc lá: Hút thuốc trong thai kỳ làm tăng nguy cơ vỡ ối non và nhiều biến chứng thai kỳ khác.
- Dinh dưỡng kém: Suy dinh dưỡng hoặc thiếu hụt một số vi chất dinh dưỡng nhất định có thể ảnh hưởng đến độ bền của màng ối.
- Căng thẳng và áp lực: Mặc dù không phải là nguyên nhân trực tiếp, căng thẳng kéo dài có thể ảnh hưởng đến hệ miễn dịch và gián tiếp làm tăng nguy cơ.
- Thủ thuật xâm lấn: Một số thủ thuật như chọc ối, sinh thiết gai nhau có thể làm tăng nhẹ nguy cơ vỡ ối.
Việc hiểu rõ những nguyên nhân và yếu tố nguy cơ này giúp mẹ bầu có ý thức hơn trong việc chăm sóc thai kỳ, thăm khám định kỳ và tuân thủ lời khuyên của bác sĩ để giảm thiểu nguy cơ vỡ ối là như thế nào và các biến chứng liên quan.
Hậu quả và biến chứng của vỡ ối đối với mẹ và bé
Vỡ ối, đặc biệt là vỡ ối non, có thể dẫn đến nhiều hậu quả và biến chứng nghiêm trọng cho cả mẹ và thai nhi. Mức độ nguy hiểm phụ thuộc vào tuổi thai khi vỡ ối và thời gian từ khi vỡ ối đến khi sinh. Việc nắm rõ vỡ ối là như thế nào và những rủi ro đi kèm giúp các mẹ bầu hiểu được tầm quan trọng của việc xử trí kịp thời.
Nguy cơ nhiễm trùng: Mối đe dọa hàng đầu
Khi màng ối bị vỡ, hàng rào bảo vệ thai nhi khỏi vi khuẩn từ bên ngoài không còn nữa. Điều này tạo điều kiện thuận lợi cho vi khuẩn xâm nhập vào buồng ối, gây ra nhiễm trùng.
- Nhiễm trùng ối (Chorioamnionitis): Đây là một tình trạng viêm nhiễm nghiêm trọng của màng ối và nước ối. Nhiễm trùng ối có thể gây sốt cao, đau bụng, nhịp tim thai nhanh, và nếu không được điều trị kịp thời, có thể dẫn đến nhiễm trùng huyết ở mẹ và thai nhi, thậm chí đe dọa tính mạng.
- Nhiễm trùng hậu sản: Mẹ có nguy cơ cao bị nhiễm trùng tử cung (viêm nội mạc tử cung) sau sinh, đặc biệt nếu quá trình chuyển dạ kéo dài sau khi vỡ ối.
- Nhiễm trùng sơ sinh: Thai nhi có thể bị nhiễm trùng máu (nhiễm trùng huyết sơ sinh), viêm phổi hoặc viêm màng não do tiếp xúc với vi khuẩn trong buồng ối hoặc trong quá trình sinh. Đây là một trong những nguyên nhân hàng đầu gây bệnh suất và tử vong ở trẻ sinh non.
 Hậu quả của vỡ ối sớm đối với sức khỏe của bé
Hậu quả của vỡ ối sớm đối với sức khỏe của bé
Thiểu ối và các vấn đề về sự phát triển của thai nhi
Khi nước ối bị rò rỉ ra ngoài, lượng nước ối trong buồng ối sẽ giảm đi (thiểu ối). Thiểu ối kéo dài có thể gây ra nhiều vấn đề cho thai nhi, đặc biệt nếu xảy ra ở các tuần thai non tháng.
- Thiểu sản phổi: Nước ối đóng vai trò quan trọng trong việc phát triển phổi của thai nhi. Thiểu ối kéo dài, đặc biệt ở giai đoạn sớm của thai kỳ, có thể khiến phổi thai nhi không phát triển đầy đủ, dẫn đến thiểu sản phổi, một tình trạng suy hô hấp nghiêm trọng sau sinh.
- Biến dạng chi: Thiếu không gian trong tử cung do thiểu ối có thể hạn chế cử động của thai nhi, dẫn đến biến dạng về xương khớp và chi (ví dụ: chân khoèo, bàn chân vẹo).
- Chèn ép dây rốn: Lượng nước ối ít làm tăng nguy cơ dây rốn bị chèn ép giữa thai nhi và thành tử cung, gây thiếu oxy và dưỡng chất cho thai nhi, có thể dẫn đến suy thai hoặc thai chết trong tử cung.
Sinh non và những thách thức cho trẻ
Vỡ ối non là nguyên nhân chính gây sinh non. Trẻ sinh non thường phải đối mặt với nhiều vấn đề sức khỏe nghiêm trọng do các cơ quan chưa phát triển hoàn thiện:
- Vấn đề hô hấp: Phổi chưa trưởng thành, cần hỗ trợ hô hấp.
- Vấn đề tim mạch: Ống động mạch còn tồn tại, huyết áp thấp.
- Vấn đề tiêu hóa: Viêm ruột hoại tử.
- Vấn đề thần kinh: Xuất huyết não, bại não.
- Vấn đề thị giác và thính giác: Võng mạc non, giảm thính lực.
Việc chăm sóc trẻ sinh non đòi hỏi sự can thiệp y tế chuyên sâu tại các đơn vị chăm sóc đặc biệt cho trẻ sơ sinh (NICU).
Rau bong non và các biến chứng khác cho mẹ
Ngoài các nguy cơ nhiễm trùng, vỡ ối cũng có thể dẫn đến các biến chứng khác cho mẹ:
- Rau bong non: Là tình trạng rau thai bị tách khỏi thành tử cung trước khi sinh. Đây là một biến chứng nguy hiểm có thể gây chảy máu nghiêm trọng cho mẹ và thiếu oxy cho thai nhi, đe dọa tính mạng cả hai.
- Chuyển dạ khó khăn: Trong một số trường hợp, vỡ ối có thể dẫn đến chuyển dạ khó khăn hoặc kéo dài.
- Tăng tỷ lệ mổ lấy thai: Các biến chứng của vỡ ối có thể làm tăng khả năng cần phải mổ lấy thai để đảm bảo an toàn.
Tổng thể, vỡ ối là một tình trạng cần được xử trí khẩn cấp và chuyên nghiệp. Mỗi mẹ bầu cần trang bị kiến thức về vỡ ối là như thế nào để kịp thời nhận diện dấu hiệu, nhanh chóng tìm kiếm sự trợ giúp y tế, từ đó giảm thiểu tối đa các rủi ro và biến chứng tiềm ẩn.
Quy trình chẩn đoán vỡ ối tại cơ sở y tế
Khi mẹ bầu đến bệnh viện với nghi ngờ vỡ ối, đội ngũ y tế sẽ tiến hành một quy trình chẩn đoán toàn diện để xác định vỡ ối là như thế nào, mức độ, và tình trạng sức khỏe của mẹ và bé. Quy trình này bao gồm thăm khám lâm sàng, các xét nghiệm cơ bản và chuyên sâu.
Thăm khám lâm sàng và các xét nghiệm cơ bản
- Hỏi bệnh sử: Bác sĩ sẽ hỏi chi tiết về thời điểm xuất hiện dịch chảy ra, màu sắc, mùi, số lượng, cảm giác của mẹ bầu, và các triệu chứng kèm theo khác. Tiền sử thai sản, các bệnh lý nền cũng sẽ được thu thập.
- Thăm khám âm đạo (khám mỏ vịt): Đây là bước quan trọng nhất để trực tiếp quan sát cổ tử cung và âm đạo. Bác sĩ sẽ sử dụng mỏ vịt vô trùng để kiểm tra xem có dịch chảy ra từ cổ tử cung hay không. Nếu có dịch, bác sĩ sẽ lấy mẫu để làm các xét nghiệm tiếp theo. Đồng thời, đánh giá mức độ mở cổ tử cung nếu thai phụ có dấu hiệu chuyển dạ.
- Kiểm tra nước ối: Bác sĩ có thể yêu cầu mẹ bầu ho hoặc rặn nhẹ để xem có dịch chảy ra thêm hay không.
- Đo dấu hiệu sinh tồn: Kiểm tra huyết áp, nhịp tim, nhiệt độ cơ thể của mẹ để phát hiện các dấu hiệu nhiễm trùng.
- Theo dõi tim thai và cơn co tử cung: Bằng máy monitor sản khoa để đánh giá sức khỏe thai nhi và xem có cơn co tử cung nào không.
Các xét nghiệm chuyên sâu xác định vỡ ối
Nếu nghi ngờ vỡ ối nhưng không thể xác định rõ ràng qua thăm khám lâm sàng, bác sĩ sẽ tiến hành các xét nghiệm chuyên sâu để khẳng định chẩn đoán.
- Test giấy quỳ (pH paper test): Nước ối có tính kiềm nhẹ (pH từ 7.1 đến 7.3), trong khi dịch âm đạo bình thường có tính axit (pH 4.5 đến 5.5). Giấy quỳ sẽ chuyển sang màu xanh hoặc xanh đen khi tiếp xúc với nước ối. Tuy nhiên, xét nghiệm này có thể bị sai lệch nếu có lẫn máu, tinh dịch hoặc nhiễm trùng âm đạo.
- Test Fern (Kiểm tra hình ảnh dương xỉ): Dịch âm đạo được phết lên lam kính và để khô. Nước ối chứa muối và protein, khi khô sẽ tạo thành hình ảnh kết tinh giống lá dương xỉ dưới kính hiển vi. Đây là một xét nghiệm khá chính xác và thường được sử dụng.
- Amnisure test hoặc Actim PROM test: Đây là các xét nghiệm nhanh, có độ nhạy và độ đặc hiệu cao, dựa trên việc phát hiện các protein đặc trưng chỉ có trong nước ối (ví dụ: Protein-1 liên kết yếu tố tăng trưởng giống insulin (IGFBP-1) hoặc alpha-fetoprotein (AFP)). Mẫu dịch âm đạo được lấy bằng tăm bông và nhúng vào dung dịch, kết quả thường có sau vài phút.
- Siêu âm: Siêu âm có thể không trực tiếp phát hiện sự rò rỉ nước ối, nhưng nó giúp đánh giá lượng nước ối còn lại trong buồng ối. Giảm thể tích nước ối có thể là một dấu hiệu gián tiếp của vỡ ối. Siêu âm cũng giúp đánh giá tình trạng thai nhi, ngôi thai và các yếu tố nguy cơ khác.
- Nhuộm xanh methylene (indigo carmine): Trong những trường hợp cực kỳ khó chẩn đoán, một lượng nhỏ thuốc nhuộm xanh methylene có thể được tiêm vào buồng ối qua thành bụng dưới hướng dẫn siêu âm. Nếu sau đó dịch xanh xuất hiện ở âm đạo, chẩn đoán vỡ ối được xác nhận. Tuy nhiên, phương pháp này ít được sử dụng do tính xâm lấn và nguy cơ tiềm ẩn.
Sau khi chẩn đoán xác định vỡ ối là như thế nào và tình trạng cụ thể, bác sĩ sẽ lập kế hoạch điều trị và quản lý thai kỳ phù hợp nhất, tùy thuộc vào tuổi thai, tình trạng của mẹ và bé, cũng như có hay không có dấu hiệu nhiễm trùng.
Các phương pháp xử trí vỡ ối theo từng giai đoạn thai kỳ
Cách xử trí vỡ ối phụ thuộc rất nhiều vào tuổi thai, tình trạng sức khỏe của mẹ và bé, cũng như có dấu hiệu nhiễm trùng hay biến chứng nào khác hay không. Mục tiêu chính là tối ưu hóa kết cục cho cả mẹ và thai nhi. Việc hiểu rõ vỡ ối là như thế nào và cách xử trí tương ứng giúp các gia đình phối hợp tốt hơn với y bác sĩ.
Xử trí vỡ ối non ở thai kỳ rất non (thai 22 – 31 tuần)
Đây là giai đoạn nguy hiểm nhất khi vỡ ối non xảy ra, vì thai nhi còn rất non và chưa phát triển hoàn thiện. Mục tiêu chính là kéo dài thai kỳ càng lâu càng tốt để phổi và các cơ quan khác của bé có thêm thời gian trưởng thành, đồng thời ngăn ngừa nhiễm trùng.
- Nghỉ ngơi tại giường và theo dõi sát sao: Thai phụ sẽ được nhập viện, nghỉ ngơi tuyệt đối, hạn chế vận động và giao hợp.
- Thuốc trưởng thành phổi thai (Corticoid): Tiêm Betamethasone (12mg/24 giờ x 2 ngày) hoặc Dexamethasone (6mg/12 giờ x 2 ngày) để kích thích phổi thai nhi trưởng thành nhanh chóng. Liệu pháp này giúp giảm tỷ lệ tử vong và bệnh tật liên quan đến hô hấp ở trẻ sinh non. Mặc dù có thể ảnh hưởng nhẹ đến cân nặng, chu vi đầu và chiều dài cơ thể, lợi ích của nó vẫn vượt trội.
- Kháng sinh dự phòng: Sử dụng kháng sinh phổ rộng (thường là kết hợp Ampicillin và Erythromycin) để ngăn ngừa nhiễm trùng ối và nhiễm trùng sơ sinh. Liệu pháp kháng sinh cũng giúp kéo dài thời gian tiềm tàng (thời gian từ khi vỡ ối đến khi chuyển dạ) và giảm tỷ lệ chuyển dạ sớm. Thời gian dùng kháng sinh thường không quá 7 ngày để tránh tình trạng kháng thuốc.
- Thuốc giảm co (Tocolytics): Trong một số trường hợp, thuốc giảm co có thể được sử dụng trong thời gian ngắn (48 giờ) để trì hoãn chuyển dạ, tạo điều kiện cho corticoid phát huy tác dụng trưởng thành phổi.
- Theo dõi mẹ và thai nhi chặt chẽ: Bao gồm theo dõi nhiệt độ, mạch, huyết áp của mẹ, xét nghiệm máu kiểm tra dấu hiệu viêm nhiễm, theo dõi monitor tim thai để đánh giá sức khỏe thai nhi và phát hiện cơn co tử cung. Siêu âm định kỳ để đánh giá lượng nước ối.
- Chấm dứt thai kỳ: Chỉ được cân nhắc khi có dấu hiệu nhiễm trùng ối rõ ràng, suy thai cấp tính, hoặc các biến chứng nghiêm trọng khác đe dọa tính mạng mẹ.
Xử trí vỡ ối non ở thai kỳ gần đủ tháng (thai 32 – 36 tuần)
Ở giai đoạn này, nguy cơ cho thai nhi đã giảm đi nhưng vẫn cần xử trí cẩn thận để tránh các biến chứng.
- Đánh giá tình trạng sức khỏe thai nhi: Theo dõi monitor tim thai, siêu âm đánh giá cân nặng, tình trạng nước ối.
- Corticoid trưởng thành phổi: Có thể cân nhắc tiêm corticoid nếu thai phụ chưa được tiêm trước đó và tuổi thai dưới 34 tuần, hoặc thai từ 34-36 tuần mà chưa được tiêm và có nguy cơ sinh non trong vòng 7 ngày.
- Kháng sinh dự phòng: Vẫn được chỉ định để giảm nguy cơ nhiễm trùng.
- Quản lý chuyển dạ: Thai phụ có thể được theo dõi để chờ chuyển dạ tự nhiên. Nếu sau một thời gian nhất định (thường là 12-24 giờ) mà không có dấu hiệu chuyển dạ, bác sĩ có thể cân nhắc khởi phát chuyển dạ để giảm nguy cơ nhiễm trùng.
- Chấm dứt thai kỳ: Khi có đủ bằng chứng về sự trưởng thành phổi (nếu test trưởng thành phổi dương tính, ít được làm thường quy) hoặc có dấu hiệu nhiễm trùng, suy thai.
Xử trí vỡ ối ở thai kỳ đủ tháng (thai > 37 tuần)
Khi thai nhi đã đủ tháng, mục tiêu chính là đưa bé ra ngoài một cách an toàn nhất, đồng thời ngăn ngừa nhiễm trùng.
- Theo dõi chuyển dạ tự nhiên: Hầu hết thai phụ sẽ tự chuyển dạ trong vòng 24 giờ sau khi vỡ ối. Bác sĩ sẽ theo dõi sát sao tình trạng của mẹ và bé.
- Khởi phát chuyển dạ: Nếu sau 12-24 giờ (hoặc sớm hơn tùy tình trạng) mà chuyển dạ không tự khởi phát, bác sĩ sẽ tiến hành khởi phát chuyển dạ bằng các phương pháp như truyền oxytocin hoặc làm chín muồi cổ tử cung (nếu cổ tử cung chưa thuận lợi). Điều này giúp giảm nguy cơ nhiễm trùng và kéo dài thời gian nằm viện.
- Chấm dứt thai kỳ: Tùy thuộc vào tình trạng cổ tử cung, ngôi thai và các yếu tố nguy cơ khác.
- Đẻ đường âm đạo: Được ưu tiên nếu không có chống chỉ định và cổ tử cung thuận lợi.
- Mổ lấy thai: Được chỉ định khi có dấu hiệu suy thai, nhiễm trùng ối cấp tính, ngôi thai bất thường, hoặc các chống chỉ định đẻ đường âm đạo khác.
- Kháng sinh: Nếu có bằng chứng nhiễm trùng lâm sàng hoặc mẹ là GBS dương tính, sẽ sử dụng kháng sinh.
- Chăm sóc trẻ sơ sinh: Trẻ sinh ra từ các ca vỡ ối, đặc biệt là vỡ ối non, sẽ được chuyển đến đơn vị chăm sóc trẻ sơ sinh để được theo dõi và chăm sóc đặc biệt.
seebaby.vn cung cấp nhiều thông tin hữu ích về chăm sóc mẹ và bé. Việc hiểu rõ vỡ ối là như thế nào và các phương pháp xử trí là kiến thức cần thiết cho mọi thai phụ để có một thai kỳ an toàn và khỏe mạnh.
Phòng ngừa vỡ ối: Những điều mẹ bầu có thể làm
Phòng ngừa luôn là biện pháp tốt nhất để tránh các biến chứng trong thai kỳ. Mặc dù không phải tất cả các trường hợp vỡ ối đều có thể phòng tránh được, nhưng việc thực hiện các biện pháp dưới đây có thể giúp giảm thiểu nguy cơ đáng kể, đặc biệt là đối với vỡ ối non. Hiểu rõ vỡ ối là như thế nào và các yếu tố nguy cơ sẽ giúp mẹ bầu chủ động hơn trong việc bảo vệ sức khỏe của mình và thai nhi.
Chăm sóc thai kỳ đúng cách
- Khám thai định kỳ: Đây là yếu tố quan trọng nhất. Khám thai đều đặn theo lịch hẹn của bác sĩ giúp phát hiện sớm các vấn đề sức khỏe của mẹ và bé, bao gồm các dấu hiệu nhiễm trùng hoặc các bất thường về cổ tử cung (như hở eo tử cung) để có thể can thiệp kịp thời.
- Tuân thủ chỉ định của bác sĩ: Nếu bác sĩ phát hiện các yếu tố nguy cơ như cổ tử cung ngắn, đa ối, hoặc có tiền sử vỡ ối non, có thể có các chỉ định đặc biệt như khâu eo tử cung, sử dụng progesterone, hoặc hạn chế vận động. Việc tuân thủ nghiêm ngặt các chỉ định này là rất quan trọng.
- Hạn chế các thủ thuật xâm lấn không cần thiết: Tránh các thủ thuật như chọc ối hoặc sinh thiết gai nhau nếu không có chỉ định y tế rõ ràng.
Điều trị triệt để các bệnh lý nhiễm trùng
Nhiễm trùng đường sinh dục là một trong những nguyên nhân hàng đầu gây vỡ ối non. Do đó, việc phòng ngừa và điều trị triệt để các bệnh nhiễm trùng là cực kỳ quan trọng.
- Sàng lọc và điều trị nhiễm trùng âm đạo/tiết niệu: Nếu có bất kỳ triệu chứng ngứa rát, khí hư bất thường, tiểu buốt, tiểu rắt, mẹ bầu cần thông báo ngay cho bác sĩ để được xét nghiệm và điều trị kịp thời. Đừng tự ý sử dụng thuốc hoặc trì hoãn việc điều trị.
- Vệ sinh cá nhân đúng cách: Giữ gìn vệ sinh vùng kín sạch sẽ hàng ngày, mặc quần lót cotton thoáng mát, tránh thụt rửa âm đạo quá sâu hoặc sử dụng các loại dung dịch vệ sinh có tính tẩy rửa mạnh.
- Quan hệ tình dục an toàn: Nếu có tiền sử nhiễm trùng hoặc nguy cơ cao, hãy tham khảo ý kiến bác sĩ về việc quan hệ tình dục trong thai kỳ.
Chế độ dinh dưỡng và lối sống lành mạnh
Một lối sống lành mạnh góp phần nâng cao sức đề kháng của cơ thể và sự phát triển toàn diện của thai nhi.
- Dinh dưỡng đầy đủ: Bổ sung đầy đủ các vitamin và khoáng chất cần thiết, đặc biệt là axit folic, sắt, canxi, và vitamin C. Chế độ ăn cân bằng, giàu rau xanh, hoa quả, và protein giúp tăng cường sức khỏe tổng thể và độ bền của màng ối.
- Uống đủ nước: Đảm bảo cơ thể luôn đủ nước, giúp duy trì lượng nước ối ổn định.
- Tránh xa chất kích thích: Tuyệt đối không hút thuốc lá, sử dụng rượu bia hoặc các chất kích thích khác trong thai kỳ. Hút thuốc là yếu tố nguy cơ mạnh gây vỡ ối non.
- Kiểm soát cân nặng: Duy trì cân nặng hợp lý trước và trong thai kỳ. Tăng cân quá mức hoặc thiếu cân đều có thể ảnh hưởng đến sức khỏe thai kỳ.
- Giảm căng thẳng: Tìm cách thư giãn và quản lý căng thẳng thông qua các hoạt động như yoga cho bà bầu, thiền, đọc sách hoặc nghe nhạc.
Bằng cách áp dụng những biện pháp phòng ngừa này, mẹ bầu có thể giảm thiểu nguy cơ vỡ ối và đảm bảo một thai kỳ khỏe mạnh. Tuy nhiên, nếu có bất kỳ dấu hiệu nghi ngờ vỡ ối là như thế nào, việc tìm kiếm sự trợ giúp y tế kịp thời vẫn là ưu tiên hàng đầu.
Vỡ ối là một sự kiện quan trọng trong thai kỳ, có thể là dấu hiệu khởi đầu của quá trình chuyển dạ tự nhiên hoặc là cảnh báo về những nguy cơ tiềm ẩn cần được xử lý khẩn cấp. Hiểu rõ vỡ ối là như thế nào, các dấu hiệu nhận biết, nguyên nhân và cách xử trí theo từng giai đoạn thai kỳ không chỉ giúp mẹ bầu chủ động hơn trong việc bảo vệ sức khỏe mà còn đảm bảo sự an toàn tối đa cho sự phát triển của bé. Luôn tham khảo ý kiến bác sĩ và tuân thủ các hướng dẫn y tế để có một thai kỳ khỏe mạnh và an toàn.
