
Sinh mổ lần 3, một quyết định quan trọng trong hành trình làm mẹ, thường đi kèm với nhiều băn khoăn, đặc biệt là về phương pháp phẫu thuật: liệu sinh mổ lần 3 mổ dọc hay ngang sẽ an toàn và phù hợp hơn? Đây không chỉ là một thắc mắc về kỹ thuật y tế mà còn là mối lo lắng sâu sắc về sức khỏe của cả mẹ và bé. Việc hiểu rõ về các loại vết mổ, ưu nhược điểm của từng phương pháp, và những yếu tố ảnh hưởng đến quyết định của bác sĩ sẽ giúp mẹ bầu chuẩn bị tốt hơn cho lần vượt cạn đầy thử thách này.

Tổng Quan Về Sinh Mổ Lần 3: Có Nên Hay Không?
Sinh mổ là một thủ thuật y khoa quan trọng giúp em bé chào đời khi sinh thường không khả thi hoặc tiềm ẩn rủi ro. Phương pháp này bao gồm việc rạch một đường ở bụng và tử cung của người mẹ để lấy thai nhi và nhau thai ra ngoài. Trong nhiều trường hợp, việc sinh mổ được lên kế hoạch từ trước, nhưng cũng có khi nó được thực hiện bất thường để đảm bảo an toàn tối đa cho mẹ bầu và thai nhi trong quá trình chuyển dạ. Với sự phát triển của y học hiện đại, sinh mổ đã trở thành một lựa chọn an toàn và hiệu quả, giảm thiểu rủi ro cho hàng triệu sản phụ trên thế giới. Tuy nhiên, mỗi lần sinh mổ đều để lại vết sẹo trên tử cung, tiềm ẩn những rủi ro nhất định cho các lần mang thai và sinh nở tiếp theo.
Lịch sử y học cho thấy xu hướng sinh mổ đã tăng lên đáng kể trong những thập kỷ gần đây do nhiều yếu tố như mong muốn sinh an toàn hơn, quản lý tốt hơn các ca thai kỳ có nguy cơ cao, và sự phổ biến của các ca sinh theo yêu cầu. Tổ chức Y tế Thế giới (WHO) khuyến nghị tỷ lệ sinh mổ lý tưởng nên duy trì trong khoảng 10-15% để tối ưu hóa kết quả sức khỏe cho cả mẹ và con. Tuy nhiên, ở nhiều quốc gia, tỷ lệ này đang vượt xa con số khuyến nghị.
Theo khuyến cáo của nhiều chuyên gia sản khoa, việc sinh mổ chỉ nên thực hiện tối đa 2 lần, và nên để khoảng cách giữa các lần sinh từ 3-5 năm là tốt nhất cho sức khỏe của mẹ cũng như sự phát triển khỏe mạnh của bé. Điều này nhằm mục đích giúp tử cung có đủ thời gian phục hồi và giảm thiểu nguy cơ biến chứng ở những lần mang thai sau. Tuy nhiên, trong thực tế, không ít cặp vợ chồng mong muốn có thêm con và đối mặt với lựa chọn sinh mổ lần 3.
<>Xem Thêm Bài Viết:<>- Mua Quà 8/3 Cho Mẹ: Gợi Ý Chọn Món Ý Nghĩa & Thiết Thực Nhất
- Trước khi đi uốn tóc có nên gội đầu? Chuyên gia giải đáp
- Đánh Giá Chi Tiết Johnson’s Cotton Touch Face And Body Lotion
- Đắp Trà Xanh Với Sữa Chua: Bí Quyết Dưỡng Da Toàn Diện
- Trắng Da Mặt Bằng Dầu Dừa: 5 Cách Hiệu Quả & Chi Tiết Nhất
Việc quyết định sinh mổ lần 3 cần được cân nhắc hết sức kỹ lưỡng dưới sự tư vấn và theo dõi sát sao của các bác sĩ chuyên khoa. Mẹ bầu cần được thăm khám toàn diện để đánh giá tình trạng sức khỏe tổng thể, đặc biệt là tình trạng vết sẹo tử cung từ hai lần mổ trước. Những yếu tố như độ dày của vết sẹo, nguy cơ nhau tiền đạo, nhau cài răng lược, hoặc khả năng vỡ tử cung sẽ được xem xét nghiêm túc. Chỉ khi mọi yếu tố đều nằm trong giới hạn an toàn cho phép, và mẹ bầu đã được tư vấn đầy đủ về các rủi ro tiềm ẩn, quyết định sinh mổ lần 3 mới được đưa ra. Việc đến thăm khám và tuân thủ các chỉ dẫn y tế là cực kỳ quan trọng để đề phòng những tai biến thai sản có thể xảy ra, như biến chứng về nhau thai, nứt hoặc rách tử cung, vết mổ cũ bị căng cứng, nhiễm trùng, hay các vấn đề khác có thể đe dọa đến tính mạng của cả mẹ và bé. Sự chuẩn bị kỹ lưỡng và theo dõi sát sao trong suốt thai kỳ là chìa khóa để đảm bảo một hành trình vượt cạn an toàn nhất có thể.
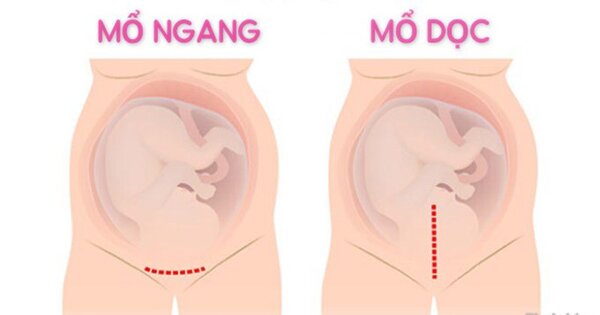
Sinh Mổ Lần 3 Mổ Dọc Hay Ngang: Yếu Tố Quyết Định Vết Mổ
Việc lựa chọn đường mổ dọc hay mổ ngang khi sinh mổ lần 3 không phải là quyết định ngẫu nhiên mà phụ thuộc vào nhiều yếu tố y tế phức tạp, tình trạng sức khỏe của mẹ bầu và thai nhi, cũng như các tình huống cấp cứu có thể phát sinh. Cả hai phương pháp đều nhằm mục đích lấy em bé và nhau thai ra nguyên vẹn, nhưng có những đặc điểm, ưu điểm và nhược điểm riêng biệt cần được cân nhắc. Bác sĩ sản khoa sẽ là người đưa ra chỉ định cuối cùng dựa trên kết quả thăm khám và đánh giá tình hình thực tế.
Vết mổ dọc: Ưu điểm, nhược điểm và khi nào cần áp dụng
Đường mổ dọc là một vết rạch kéo dài từ vùng xương mu lên đến rốn, đi qua vùng tiếp giáp giữa hai cơ thẳng bụng. Vùng này có ít mạch máu, do đó ít gây tổn thương mô. Đường mổ dọc thường có kích thước rộng hơn so với mổ ngang, cho phép bác sĩ tiếp cận tử cung một cách nhanh chóng và dễ dàng hơn. Đặc điểm này đặc biệt quan trọng trong các tình huống cấp cứu, khi mỗi giây đều có ý nghĩa quyết định đến sự sống còn của mẹ và bé.
Lý do chính khiến bác sĩ lựa chọn vết mổ dọc trong sinh mổ lần 3 là những trường hợp khẩn cấp, đòi hỏi tốc độ tối đa. Chẳng hạn, khi mẹ bầu bị vỡ tử cung đột ngột, mất máu quá nhiều, hoặc thai nhi cần được lấy ra gấp do suy thai cấp tính. Trong những tình huống nguy kịch này, vết mổ dọc cung cấp một tầm nhìn rộng và thời gian phẫu thuật được rút ngắn đáng kể, giúp nhanh chóng giải quyết vấn đề và cứu sống bệnh nhân. Đường mổ này cũng có thể được thực hiện ngay cả khi mẹ bầu đang chuyển dạ hoặc chưa chuyển dạ, mang lại sự linh hoạt trong các ca cấp cứu đột xuất.
Tuy nhiên, vết mổ dọc cũng có những nhược điểm đáng kể. Điểm trừ lớn nhất là tính thẩm mỹ. Vết sẹo dọc thường lớn và rõ ràng hơn, khó che giấu bằng trang phục thông thường, điều này có thể ảnh hưởng đến tâm lý của người mẹ. Ngoài ra, vết mổ dọc cũng tiềm ẩn nguy cơ bị thoát vị thành bụng nếu kỹ thuật khâu không đúng hoặc quá trình hồi phục không được chăm sóc cẩn thận. Thời gian hồi phục sau mổ dọc cũng có thể lâu hơn và người mẹ cảm thấy đau đớn nhiều hơn do vết rạch đi qua các vùng chịu lực lớn của bụng.
Việc sinh mổ lần 3 sẽ chọn mổ dọc nếu mẹ bầu phải cấp cứu gấp như vỡ tử cung, mất nhiều máu hay phải lấy thai gấp, tiên lượng mổ khó. Bởi ưu điểm của đường mổ dọc thường khá rộng, giúp em bé ra nhanh chóng, và có thể thực hiện ngay cả khi chuyển dạ hay chưa. Để đảm bảo an toàn tối đa cho mẹ và bé, việc tuân thủ chỉ định của bác sĩ và tìm hiểu thông tin chuyên sâu từ các nguồn uy tín như seebaby.vn là điều cần thiết.
Vết mổ ngang: Ưu điểm, nhược điểm và phổ biến hiện nay
Mổ ngang là phương pháp được áp dụng khá phổ biến hiện nay, chủ yếu nhờ vào tính thẩm mỹ cao mà nó mang lại. Vết mổ ngang nằm thấp dưới rốn, ngay trên xương mu, ở vị trí mà trang phục thông thường (như quần lót) có thể dễ dàng che giấu. Điều này giúp nhiều phụ nữ cảm thấy tự tin hơn về ngoại hình sau sinh, giảm bớt áp lực tâm lý về vết sẹo.
Ngoài yếu tố thẩm mỹ, việc làm lành vết thương đường mổ ngang cũng được đánh giá là tốt hơn so với đường mổ dọc. Vết mổ ngang ít gây tổn thương đến các sợi thần kinh và mạch máu lớn, dẫn đến cảm giác đau sau mổ ít hơn và quá trình hồi phục nhanh chóng hơn. Đặc biệt, đường mổ ngang thường được ưu tiên trong các ca sinh mổ đã được lên kế hoạch trước, không khẩn cấp và không có dấu hiệu mất máu nhiều. Bác sĩ sẽ cân nhắc lựa chọn mổ ngang khi tình trạng sức khỏe của mẹ và bé ổn định, cho phép thực hiện phẫu thuật một cách thận trọng và tỉ mỉ.
Mặc dù có nhiều ưu điểm, mổ ngang cũng có một số hạn chế. Trong những trường hợp khẩn cấp đòi hỏi phải lấy thai nhi ra nhanh nhất có thể, đường mổ ngang có thể không cung cấp đủ tầm nhìn hoặc tốc độ như đường mổ dọc. Thời gian phẫu thuật trong một số trường hợp nhất định cũng có thể kéo dài hơn một chút so với mổ dọc do cần sự tỉ mỉ hơn trong việc rạch và khâu. Tuy nhiên, với những tiến bộ trong kỹ thuật phẫu thuật và công nghệ y tế, các nhược điểm này đang dần được khắc phục.
Quyết định cuối cùng: Ai là người đưa ra lựa chọn vết mổ?
Như vậy, sinh mổ lần 3 mổ dọc hay ngang phụ thuộc hoàn toàn vào tình trạng cụ thể của mẹ bầu và thai nhi. Quyết định cuối cùng về loại đường mổ sẽ do bác sĩ sản khoa đưa ra sau khi đã kiểm tra, thăm khám kỹ lưỡng và đánh giá toàn diện các yếu tố.
Vai trò của bác sĩ là tối quan trọng trong việc lựa chọn phương pháp phẫu thuật phù hợp nhất. Bác sĩ sẽ xem xét tiền sử sinh mổ của mẹ, bao gồm loại đường mổ đã sử dụng ở hai lần trước, tình trạng vết sẹo tử cung cũ (có mỏng không, có nguy cơ nứt vỡ không), vị trí nhau thai (nhau tiền đạo, nhau cài răng lược), tình trạng sức khỏe tổng thể của mẹ (có bệnh lý nền nào không), và các yếu tố liên quan đến thai nhi (vị trí thai, kích thước thai, tình trạng sức khỏe của bé).
Trong những trường hợp cấp cứu khẩn cấp, chẳng hạn như khi tử cung có dấu hiệu vỡ, xuất huyết ồ ạt, hoặc thai nhi đang gặp nguy hiểm nghiêm trọng, bác sĩ có thể quyết định mổ dọc để rút ngắn thời gian tiếp cận và cứu sống mẹ và bé. Ngược lại, nếu tình trạng sức khỏe của mẹ và thai nhi ổn định, không có yếu tố cấp bách, và vết sẹo cũ lành lặn, bác sĩ có thể ưu tiên mổ ngang để đảm bảo tính thẩm mỹ và quá trình hồi phục thuận lợi hơn cho người mẹ.
Điều quan trọng là mẹ bầu cần tin tưởng vào chuyên môn và kinh nghiệm của đội ngũ y bác sĩ. Hãy cung cấp đầy đủ thông tin về tiền sử y tế của mình và đừng ngần ngại đặt câu hỏi để hiểu rõ hơn về lý do lựa chọn đường mổ. Sự phối hợp giữa mẹ bầu và đội ngũ y tế là chìa khóa để đảm bảo một ca sinh mổ lần 3 diễn ra an toàn và thành công.
Rủi Ro Và Biến Chứng Đặc Thù Khi Sinh Mổ Lần 3
Sinh mổ càng nhiều lần, mẹ bầu càng phải đối mặt với những nguy cơ biến chứng cao hơn. Ở lần sinh mổ thứ 3, các rủi ro này trở nên nghiêm trọng và phức tạp hơn đáng kể, đòi hỏi sự theo dõi chặt chẽ và can thiệp kịp thời của y tế. Việc hiểu rõ những nguy cơ này không nhằm mục đích gây hoang mang mà để giúp mẹ bầu có sự chuẩn bị tâm lý và y tế tốt nhất.
Nguy cơ vỡ tử cung: Mối đe dọa lớn nhất
Vỡ tử cung là biến chứng nguy hiểm nhất và là nỗi lo hàng đầu khi sinh mổ lần 3. Sau hai lần sinh mổ, tử cung của người mẹ đã có hai vết sẹo cũ. Các mô sẹo này thường yếu hơn và ít đàn hồi hơn so với mô tử cung nguyên vẹn. Khi tử cung co thắt mạnh trong quá trình chuyển dạ hoặc ngay cả trước đó, vết sẹo cũ có thể bị căng giãn quá mức và vỡ ra. Tình trạng này đe dọa trực tiếp đến tính mạng của cả mẹ bầu và thai nhi, có thể gây mất máu nghiêm trọng ở mẹ và suy thai cấp tính ở bé. Việc phát hiện sớm các dấu hiệu dọa vỡ tử cung (như đau bụng dữ dội, tụt huyết áp, nhịp tim nhanh) và can thiệp cấp cứu kịp thời là vô cùng quan trọng.
Các bất thường về nhau thai: Nhau tiền đạo, nhau cài răng lược
Vết sẹo trên tử cung sau các lần mổ trước làm tăng đáng kể khả năng mắc phải những biến chứng về nhau thai, đặc biệt là nhau tiền đạo và nhau cài răng lược. Nhau tiền đạo là tình trạng nhau thai bám thấp hoặc che phủ một phần/hoàn toàn cổ tử cung, gây chảy máu nghiêm trọng trong thai kỳ và khi chuyển dạ. Nhau cài răng lược (placenta accreta spectrum) là một biến chứng nguy hiểm hơn, khi nhau thai bám sâu bất thường vào thành tử cung, thậm chí xuyên qua cơ tử cung. Tình trạng này có thể dẫn đến chảy máu ồ ạt sau sinh, đòi hỏi phải truyền máu lượng lớn, và trong nhiều trường hợp, phải cắt bỏ tử cung để cứu sống người mẹ. Nguy cơ nhau cài răng lược tăng theo số lần sinh mổ, và có thể lên đến 50-60% ở những phụ nữ đã sinh mổ 3 lần trở lên. Nếu những hiện tượng này không được phát hiện và xử trí kịp thời, sẽ rất nguy hiểm cho cả mẹ và bé.
Chảy máu nhiều và nhu cầu truyền máu
Do các vết sẹo cũ và sự thay đổi cấu trúc tử cung, nguy cơ chảy máu nhiều trong và sau khi sinh mổ lần 3 tăng lên đáng kể. Tử cung có thể co hồi kém hiệu quả hơn, dẫn đến băng huyết sau sinh. Ngoài ra, nguy cơ nhau cài răng lược cao cũng làm tăng khả năng mất máu lớn. Điều này đòi hỏi các bệnh viện phải chuẩn bị sẵn sàng máu dự trữ và có đội ngũ y tế chuyên nghiệp để xử lý kịp thời các trường hợp xuất huyết. Trong một số tình huống nghiêm trọng, việc chảy máu không kiểm soát được có thể buộc các bác sĩ phải tiến hành cắt bỏ tử cung để bảo toàn tính mạng cho người mẹ.
Nhiễm trùng vết mổ và biến chứng hậu phẫu
Mỗi lần phẫu thuật đều tiềm ẩn nguy cơ nhiễm trùng. Với sinh mổ lần 3, khả năng nhiễm trùng vết mổ, viêm phúc mạc, hoặc nhiễm trùng đường tiết niệu có thể cao hơn do thời gian phẫu thuật kéo dài hơn, mô sẹo cũ kém tưới máu và sức đề kháng của cơ thể người mẹ có thể giảm sút. Nhiễm trùng không chỉ gây đau đớn, khó chịu mà còn kéo dài thời gian hồi phục và có thể dẫn đến các biến chứng nghiêm trọng khác nếu không được điều trị đúng cách.
Thời gian hồi phục kéo dài và đau đớn hơn
Sau 3 lần sinh mổ, cơ thể người mẹ thường yếu hơn đáng kể. Quá trình phục hồi vết mổ và sức khỏe tổng thể cũng chậm hơn, và mẹ sẽ phải chịu nhiều cơn đau hơn so với những lần sinh mổ trước. Vết sẹo cũ có thể gây đau mãn tính, và việc di chuyển, chăm sóc bé cũng trở nên khó khăn hơn. Điều này ảnh hưởng không nhỏ đến chất lượng cuộc sống của người mẹ, khả năng chăm sóc con và tâm lý sau sinh.
Chuẩn Bị Toàn Diện Cho Thai Kỳ Và Sinh Mổ Lần 3 An Toàn
Đối mặt với quyết định sinh mổ lần 3, sự chuẩn bị kỹ lưỡng về mặt y tế và tâm lý là yếu tố then chốt để đảm bảo một thai kỳ an toàn và thành công. Mẹ bầu cần chủ động tìm hiểu thông tin, tuân thủ nghiêm ngặt các hướng dẫn của bác sĩ và chăm sóc bản thân một cách khoa học.
Thăm khám và theo dõi thai kỳ chặt chẽ
Việc khám thai định kỳ là cực kỳ quan trọng đối với mẹ bầu mang thai lần 3 sau 2 lần sinh mổ. Mẹ cần thực hiện đầy đủ các xét nghiệm, siêu âm theo lịch trình của bác sĩ để theo dõi sát sao sự phát triển của thai nhi và tình trạng của vết sẹo tử cung cũ. Đặc biệt, mẹ bầu cần cung cấp chi tiết cho bác sĩ về tiền sử các lần sinh mổ trước, bao gồm loại đường mổ, các biến chứng đã gặp phải (nếu có), và thời gian hồi phục. Những thông tin này giúp bác sĩ đánh giá chính xác nguy cơ và đưa ra kế hoạch quản lý thai kỳ phù hợp. Siêu âm Doppler và MRI có thể được chỉ định để đánh giá chuyên sâu về vị trí nhau thai và độ dày vết sẹo tử cung, giúp phát hiện sớm các biến chứng như nhau tiền đạo hay nhau cài răng lược.
Lựa chọn cơ sở y tế uy tín và đội ngũ bác sĩ chuyên môn cao
Đối với sinh mổ lần 3, việc lựa chọn một bệnh viện uy tín, có đầy đủ cơ sở vật chất hiện đại và đội ngũ y bác sĩ giàu kinh nghiệm, chuyên môn cao là vô cùng quan trọng. Một cơ sở y tế chất lượng sẽ có khả năng xử lý tốt các tình huống phức tạp và biến chứng có thể xảy ra. Đội ngũ bác sĩ phẫu thuật phải có kinh nghiệm trong việc xử lý các ca sinh mổ nhiều lần, đặc biệt là trong việc nhận diện và đối phó với các tình huống như nhau cài răng lược hay vỡ tử cung. Ngoài ra, bệnh viện cần có sẵn ngân hàng máu, trang thiết bị hồi sức cấp cứu và đơn vị chăm sóc sơ sinh chuyên sâu để đảm bảo an toàn tối đa cho cả mẹ và bé.
Chế độ dinh dưỡng khoa học và lối sống lành mạnh
Dinh dưỡng đóng vai trò quan trọng trong việc duy trì sức khỏe của mẹ và sự phát triển của thai nhi. Mẹ bầu cần có chế độ ăn uống đầy đủ các nhóm chất, đặc biệt chú ý bổ sung sắt, axit folic, canxi và protein để phòng tránh thiếu máu, hỗ trợ sự hình thành và phát triển của bé. Kiểm soát cân nặng hợp lý, tránh tăng cân quá mức để giảm áp lực lên tử cung và vết mổ cũ. Bên cạnh đó, duy trì lối sống lành mạnh với việc vận động nhẹ nhàng (nếu được bác sĩ cho phép), nghỉ ngơi đầy đủ, tránh làm việc nặng và hạn chế căng thẳng. Ngủ đủ giấc và giữ tinh thần lạc quan sẽ giúp cơ thể mẹ khỏe mạnh hơn, chuẩn bị tốt cho ca phẫu thuật và quá trình hồi phục sau sinh.
Chuẩn bị tâm lý vững vàng
Sinh mổ lần 3 mổ dọc hay ngang hay bất kỳ hình thức sinh nở nào cũng đều đòi hỏi sự chuẩn bị về mặt tâm lý. Tìm hiểu kỹ càng về quá trình sinh mổ, các biến chứng có thể xảy ra và cách xử lý sẽ giúp mẹ bầu giảm bớt lo lắng. Chia sẻ những nỗi sợ hãi và băn khoăn với chồng, gia đình và bạn bè thân thiết hoặc tham gia các lớp học tiền sản có thể giúp mẹ cảm thấy được hỗ trợ và an tâm hơn. Giữ tinh thần thoải mái, lạc quan là yếu tố quan trọng để vượt qua thai kỳ và ca sinh mổ thành công.
Dấu hiệu cảnh báo và khi nào cần đến bệnh viện ngay lập tức
Mẹ bầu sinh mổ lần 3 cần đặc biệt chú ý đến các dấu hiệu bất thường của cơ thể. Bất kỳ triệu chứng nào như đau bụng dữ dội, đau nhói ở vết sẹo cũ, chảy máu âm đạo, co thắt tử cung bất thường, sốt, hoặc cảm thấy mệt mỏi, khó thở, chóng mặt cần được thông báo ngay lập lập tức cho bác sĩ hoặc đến bệnh viện để được kiểm tra. Việc phát hiện sớm và xử lý kịp thời các dấu hiệu cảnh báo có thể ngăn ngừa những biến chứng nguy hiểm và cứu sống cả mẹ và bé.
Câu Hỏi Thường Gặp Về Sinh Mổ Lần 3 (FAQ)
Khi đối mặt với quyết định sinh mổ lần 3, nhiều mẹ bầu có vô vàn thắc mắc. Dưới đây là một số câu hỏi thường gặp nhất, giúp mẹ có cái nhìn rõ ràng hơn về hành trình đặc biệt này.
Sinh mổ lần 3 có phải là mổ sớm hơn không?
Có, trong hầu hết các trường hợp, sinh mổ lần 3 thường được chỉ định thực hiện sớm hơn so với ngày dự sinh, thường vào khoảng tuần thứ 37 hoặc đầu tuần thứ 38 của thai kỳ. Lý do là để giảm thiểu nguy cơ chuyển dạ tự nhiên, điều này có thể gây áp lực lên vết sẹo tử cung cũ và làm tăng nguy cơ vỡ tử cung hoặc các biến chứng nguy hiểm khác. Bác sĩ sẽ đánh giá kỹ lưỡng sự phát triển của thai nhi và tình trạng của mẹ để xác định thời điểm mổ tối ưu, đảm bảo em bé đủ trưởng thành và mẹ an toàn nhất.
Khoảng cách giữa các lần sinh mổ bao lâu là an toàn?
Các chuyên gia y tế khuyến nghị khoảng cách tối thiểu giữa các lần sinh mổ nên là 18-24 tháng (tức là 1.5 – 2 năm) để tử cung có đủ thời gian phục hồi hoàn toàn. Tuy nhiên, lý tưởng nhất là nên để khoảng cách từ 3-5 năm giữa các lần sinh mổ, đặc biệt là khi mẹ dự định sinh mổ lần 3. Khoảng thời gian này giúp vết sẹo tử cung lành chắc chắn hơn, giảm nguy cơ vỡ tử cung và các biến chứng nhau thai trong thai kỳ tiếp theo.
Sau sinh mổ lần 3 có còn khả năng mang thai nữa không?
Về mặt lý thuyết, sau sinh mổ lần 3 vẫn có khả năng mang thai. Tuy nhiên, việc mang thai sau sinh mổ 3 lần trở lên tiềm ẩn rất nhiều rủi ro nghiêm trọng và nguy hiểm, bao gồm nguy cơ vỡ tử cung cao hơn đáng kể, nhau cài răng lược, nhau tiền đạo, chảy máu nặng và nhu cầu cắt tử cung. Hầu hết các bác sĩ sản khoa đều khuyến cáo không nên mang thai thêm sau 3 lần sinh mổ vì những rủi ro này có thể đe dọa trực tiếp đến tính mạng của người mẹ. Nếu vẫn có ý định mang thai, cần tham vấn bác sĩ chuyên khoa và được theo dõi cực kỳ chặt chẽ trong suốt quá trình.
Sinh mổ lần 3 là một hành trình đầy thử thách và cần sự chuẩn bị kỹ lưỡng. Hy vọng với những chia sẻ chi tiết trên, mẹ bầu đã có cái nhìn rõ ràng hơn về vấn đề sinh mổ lần 3 mổ dọc hay ngang, cũng như các yếu tố ảnh hưởng và những lưu ý quan trọng. Việc lắng nghe cơ thể, tuân thủ chỉ dẫn của bác sĩ và giữ vững tinh thần lạc quan sẽ là chìa khóa để vượt cạn an toàn, chào đón thành viên mới trong gia đình.
